Mit dem Fokus auf schwer zu behandelnde Areale beschreiben Megna et al. in der vorliegenden Arbeit die Wirksamkeit und Sicherheit von Tildrakizumab bei Patienten mit Psoriasis nach Versagen einer Anti-Interleukin (IL)-17- Behandlung.
Zur Wirksamkeit des IL-23p19-Inhibitors Tildrakizumab bei Patienten mit Psoriasis, bei denen die vorausgegangene Behandlung mit einem IL-17-Inhibitor (Bimekizumab Brodalumab, Ixekizumab und/oder Secukinumab) versagt hat, liegen nur wenige Daten vor. Für Kliniker wären weitere Studien zu diesem Thema eine Hilfestellung, um sie bei der Auswahl der Biologika zu unterstützen – zumal IL-23-, IL- 12/23- und –IL-17-Inhibitoren teilweise die gleichen Targets ansprechen.
Vor diesem Hintergrund haben Menga et al. von der Universität Neapel, Italien, im Rahmen einer retrospektiven, monozentrischen, 28-wöchigen Studie die Behandlungsverläufe von 23 solcher Patienten im mittleren Alter von 52,8 Jahren ausgewertet. Die am häufigsten verordneten IL-17-Inhibitoren waren Secukinumab mit 47,8 % und Ixekizumab mit 30,4 % der Patienten, nach Vorbehandlung mit zumindest einem anderen Biologikum. Besonderes Augenmerk zur Beurteilung der Wirksamkeit von Tildrakizumab galt den schwer zu behandelnden Bereichen, d.h. Kopfhaut, Handflächen und/oder Fußsohlen, Fingernägeln und Genitalien.
Bei Therapiebeginn mit Tildrakizumab betrug der mittlere Psoriasis Area and Severity Index (PASI) 12,8 und der mittlere Body Surface Area (BSA)-Index 18,7. In beiden Scores wurde zu Woche 16 ein signifikanter Rückgang des Schweregrades dokumentiert – mit einem mittleren Rückgang des PASI auf 4,8 und des BSA auf 7,2 (p < 0,0001 für beide Vergleiche). Bis Woche 28 ergab sich ein weiterer Rückgang auf 2,1 bzw. 3,7 (p < 0,0001). 82,6 % der Patienten hatten in Woche 28 ein PASI75- und 56,6 % ein PASI90-Ansprechen gezeigt (Woche 16: 65,2 % bzw. 39,1 %). Im Ansprechen machte es keinen Unterschied, unter welchem IL17-Inhibitor die Patienten versagt hatten. Unter Tildraki-zumab wurde jeweils nur ein Fall von primärer Unwirksamkeit und ein Fall des sekundären Wirkverlustes dokumentiert. Schwere unerwünschte Ereignisse wurden nicht berichtet.
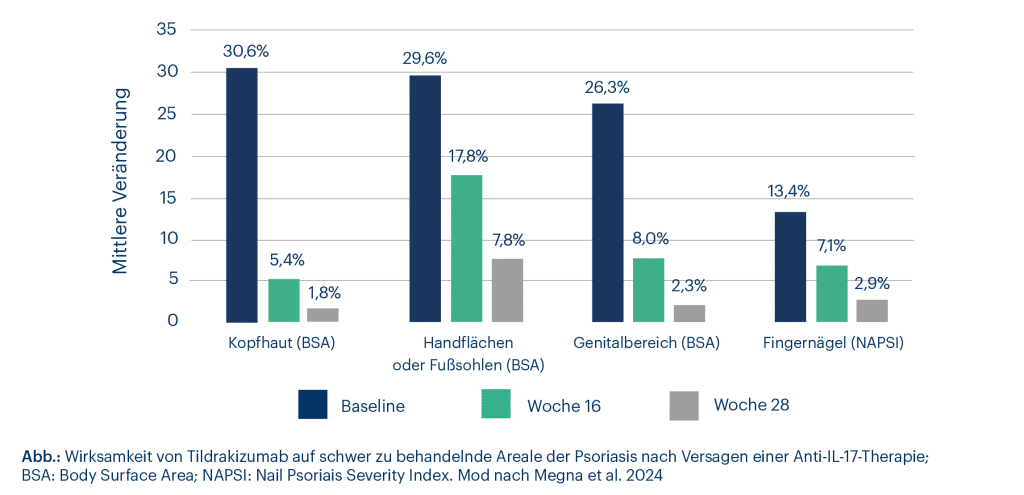
Hinsichtlich der schwer zu behandelnden Areale zeigten bei Studienbeginn 52,2 % der Patienten eine Kopfhautbeteiligung. Bei 34,8 % waren die Fingernägel, bei 21,7 % die Handflächen oder Fußsohlen und bei 13,0 % der Genitalbereich involviert. Bis Woche 28 ergab sich ein Rückgang des betroffenen Areals (BSA) bzw. der Schwere des Nagelbefalls im Nail Psoriasis Severity Index (NAPSI) um 73,6 – 94,1 % (Abb. 1).
Zur Therapie der Psoriasis stehen verschiedene Biologika zur Verfügung – und das Ziel besteht aus Sicht von Megna et al. darin, das richtige Medikament zum richtigen Zeitpunkt für den richtigen Patienten zu wählen. Bei selektierten Patienten mit fehlendem Ansprechen auf einen IL-17- Inhibitor scheint Tildrakizumab eine wirksame Option zu sein, ziehen die Autoren als Fazit. Die vorherige Exposition gegenüber anderen Biologika scheint das Ansprechen demnach nicht direkt zu beeinflussen.
Quelle: Megna, M., et al. (2024). “Effectiveness and Safety of Tildrakizumab in Psoriasis Patients Who Failed Anti-IL17 Treatment: A 28-Week Real-Life Study.” Clin Cosmet Investig Dermatol 17: 1037-1042